Місцевий наркоз: від перших уколів до сучасних технік
Коли хірург готує інструменти в операційній, а пацієнт лежить на столі, місцевий наркоз стає тим невидимим щитом, що блокує біль, не змушуючи втрачати свідомість. Ця процедура, яка здається простою на перший погляд, насправді є витонченим танцем між наукою та людським тілом, де анестетики проникають у нервові волокна, ніби тихі вартові, що стримують сигнали болю. Уявіть, як у стоматологічному кабінеті голка з анестетиком м’яко входить у ясна, і раптом біль відступає, залишаючи лише легке оніміння – ось так місцевий наркоз перетворює потенційно болісний досвід на керований процес. У цій статті ми зануримося в деталі, розкриваючи, як саме відбувається ця процедура, від підготовки до відновлення, з акцентом на методики, що еволюціонували до 2025 року.
Історичний фон: як місцевий наркоз став невід’ємною частиною медицини
Перші кроки до місцевого знеболення сягають 19 століття, коли кокаїн використовували для оніміння очей під час операцій – це був прорив, що дозволив хірургам працювати без криків пацієнтів. З часом, у 20 столітті, синтетичні анестетики на кшталт лідокаїну та бупівакаїну замінили небезпечні речовини, роблячи процедуру безпечнішою та ефективнішою. Сьогодні, у 2025 році, місцеве знеболення застосовується в усьому, від видалення зубів до складних ортопедичних втручань, де воно поєднується з седативними засобами для комфорту. Ця еволюція не просто технічна – вона відображає, як медицина вчиться слухати тіло, мінімізуючи ризики, і дозволяє пацієнтам залишатися при свідомості, спостерігаючи за процесом, ніби за фільмом з власного життя.
Уявіть собі, як у минулому операції проводили без анестезії, і біль був частиною “норми” – тепер же місцевий наркоз робить таке немислимим. Він блокує натрієві канали в нервових клітинах, перериваючи передачу больових імпульсів до мозку, і це відбувається за лічені хвилини. Деталізація цього процесу починається з вибору анестетика, який залежить від тривалості процедури: короткі втручання вимагають швидкодіючих засобів, тоді як тривалі – тих, що тримають ефект годинами.
Види місцевого наркозу: від поверхневого до регіонарного
Місцевий наркоз не є єдиним монолітом – він поділяється на типи, кожен з яких адаптований до конкретних потреб, ніби інструменти в майстерні, де один підходить для дрібної роботи, а інший – для масштабної. Поверхнева анестезія, наприклад, наноситься на шкіру чи слизові у вигляді спреїв або гелів, ідеально для невеликих процедур, як видалення родимок. Вона діє швидко, але поверхнево, не проникаючи глибоко в тканини, і часто використовується в дерматології, де пацієнт відчуває лише легке поколювання перед повним онімінням.
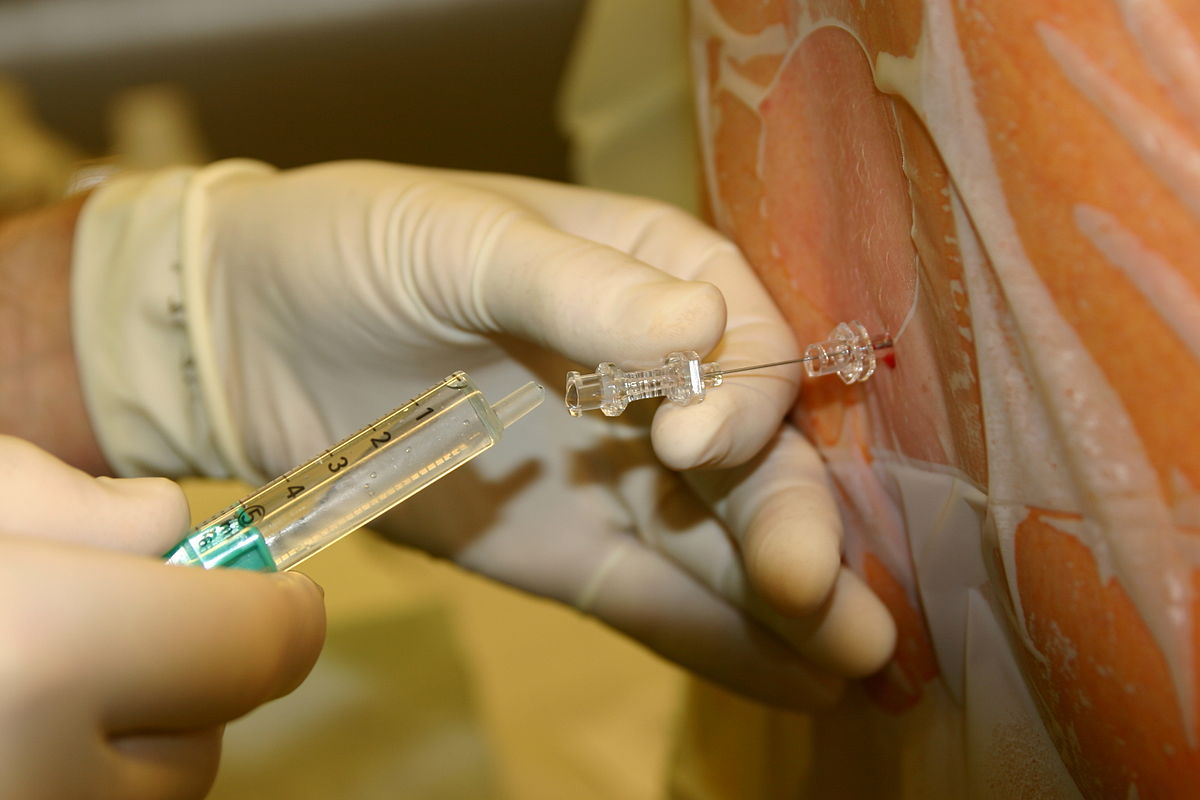
Інфільтраційна анестезія передбачає введення препарату безпосередньо в тканини навколо операційного поля – це як заливка бетону в фундамент, що міцно блокує біль у конкретній зоні. Лікар робить кілька уколів, розподіляючи анестетик рівномірно, і ефект настає за 5-10 хвилин. Цей метод поширений у хірургії м’яких тканин, де точність ін’єкції визначає успіх: занадто мало – і біль проривається, занадто багато – можливе передозування з симптомами на кшталт запаморочення.
Перед тим, як заглибитися в деталі регіонарного наркозу, розглянемо порівняння видів у таблиці, щоб візуально зрозуміти відмінності.
| Вид наркозу | Методика введення | Тривалість ефекту | Застосування |
|---|---|---|---|
| Поверхневий | Спрей, гель на шкіру | 30-60 хвилин | Дерматологія, стоматологія |
| Інфільтраційний | Ін’єкції в тканини | 1-3 години | Малі операції, біопсія |
| Провідниковий | Ін’єкція біля нерва | 2-6 годин | Хірургія кінцівок |
| Спінальний/епідуральний | Ін’єкція в хребетний канал | 1-4 години | Нижня частина тіла, пологи |
Ця таблиця ілюструє, як вибір виду залежить від зони втручання – наприклад, провідниковий наркоз блокує цілий нервовий пучок, дозволяючи оперувати руку без болю в усьому тілі.
Регіонарні техніки: коли наркоз охоплює цілі ділянки тіла
Регіонарний наркоз, як спінальний чи епідуральний, – це рівень вище, де анестетик вводиться біля хребта, ніби ключ, що вимикає біль у нижній половині тіла. У спінальній техніці голка проникає в субарахноїдальний простір, де цереброспінальна рідина розносить препарат, викликаючи швидке оніміння від поясу вниз. Це ідеально для кесаревого розтину, де мати залишається при свідомості, чуючи перший крик дитини, але не відчуваючи болю – момент, що поєднує технологію з емоційним теплом.
Епідуральний метод м’якший: катетер вставляється в епідуральний простір, дозволяючи дозоване введення анестетика протягом тривалої операції. У 2025 році ці техніки вдосконалені ультразвуковим контролем, що зменшує ризики, як пошкодження нервів, до мінімуму. Пацієнти часто описують відчуття як “важкість у ногах”, що зникає поступово, повертаючи чутливість хвилею тепла.
Крок за кроком: процедура проведення місцевого наркозу
Процедура починається з підготовки, де анестезіолог оцінює стан пацієнта – перевіряє алергії, тиск, серцевий ритм, ніби диригент, що налаштовує оркестр перед концертом. Потім область введення дезінфікується, і лікар обирає голку: тонку для поверхневого, товстішу для глибокого. Ін’єкція – ключовий момент, де анестетик вводиться повільно, щоб уникнути тиску на тканини, і пацієнт може відчути коротке поколювання, за яким слідує блаженне оніміння.
Для деталізації, ось покроковий процес у списку, що охоплює типову процедуру інфільтраційного наркозу.
- Консультація: Анестезіолог розпитує про медичну історію, можливі алергії на лідокаїн чи подібні речовини, і пояснює ризики, роблячи акцент на індивідуальний підхід – адже в когось чутливість вища, і доза коригується.
- Підготовка зони: Шкіра очищається антисептиком, і наноситься місцевий охолоджувач, щоб зменшити біль від уколу, перетворюючи потенційний дискомфорт на ледь помітний дотик.
- Введення анестетика: Голка входить під кутом, і препарат розподіляється шарами – спочатку поверхнево, потім глибше, забезпечуючи рівномірне покриття, як фарба на полотні.
- Моніторинг: Протягом процедури стежать за пульсом і диханням, адже рідко, але можливі реакції, як прискорене серцебиття від адреналіну в складі деяких анестетиків.
- Відновлення: Ефект зникає поступово, і пацієнт радиться пити багато води, щоб вивести залишки препарату.
Ці кроки не просто механічні – вони наповнені турботою, де лікар може пожартувати, щоб розрядити напругу, роблячи досвід менш лякаючим. У сучасних клініках 2025 року використовують VR-окуляри для відволікання, додаючи шар комфорту.
Деталі анестезії: що відбувається на молекулярному рівні
На глибшому рівні анестетики зв’язуються з натрієвими каналами нервових мембран, блокуючи іонний потік, що несе больовий сигнал – це як затор на шосе, де імпульси просто не проїжджають. Деталі включають концентрацію: 1-2% розчин лідокаїну для коротких процедур, з додаванням вазоконстрикторів, як епінефрин, що подовжує дію, зменшуючи кровотік у зоні. У 2025 році нові формули з наночастинками дозволяють точніше націлювання, мінімізуючи побічні ефекти, як тимчасовий параліч м’язів.
Емоційно, пацієнти часто дивуються, як щось настільки мікроскопічне може так радикально змінити відчуття – біль зникає, залишаючи місце для спокою, ніби тіло шепоче “дякую” за перерву.
Ризики та ускладнення: що потрібно знати для безпеки
Хоча місцевий наркоз безпечний, ризики існують: алергічні реакції можуть проявитися висипкою чи набряком, а неправильне введення – гематому. У рідкісних випадках, як при епідуральному, можливе падіння тиску, що вимагає негайного втручання. Статистика показує, що ускладнення трапляються в менш ніж 1% випадків, але знання симптомів, як запаморочення, дозволяє вчасно реагувати.
Щоб уникнути проблем, лікарі проводять тести на алергію, і пацієнти радяться не їсти перед процедурою, якщо поєднується з седативними. Це не лякає, а радше нагадує про важливість довіри до фахівця.
Застосування в різних галузях: від стоматології до хірургії
У стоматології місцевий наркоз – король: ін’єкція в ясна блокує біль при пломбуванні, дозволяючи пацієнту розслабитися під гудінням бормашини. У ортопедії провідниковий метод знеболює кінцівку для фіксації перелому, де пацієнт може навіть розмовляти з хірургом. У акушерстві епідуральний наркоз перетворює пологи на керований процес, де мати контролює ситуацію, не борючись з болем.
У 2025 році інтеграція з AI дозволяє прогнозувати реакції тіла, роблячи процедуру персоналізованою – наприклад, для людей з ожирінням доза коригується для кращого розподілу.
Цікаві факти про місцевий наркоз
Ось кілька несподіваних деталей, що роблять цю тему ще захопливішою.
- 💉 Кокаїн як піонер: Перший місцевий анестетик, кокаїн, винайшли в 1884 році для очних операцій, і він досі використовується в деяких формах, хоч і рідко, через ризики залежності.
- 🧠 Мозок не спить: На відміну від загального наркозу, місцевий дозволяє мозку залишатися активним, тому пацієнти іноді чують музику чи розмови в операційній, додаючи шар реальності до процедури.
- 🌍 Глобальні варіації: У деяких культурах, як в Азії, місцеве знеболення поєднують з акупунктурою для посилення ефекту, створюючи гібрид традицій і сучасної науки.
- 🚀 Майбутнє в нано: До 2025 року розроблені нано-анестетики, що діють за секунди і виводяться з тіла швидше, зменшуючи час відновлення до мінімуму.
- 😲 Рекорд тривалості: Найдовший ефект від бупівакаїну може тривати до 12 годин, дозволяючи проводити багатогодинні операції без повторних ін’єкцій.
Відновлення після місцевого наркозу: що чекає пацієнта
Після процедури оніміння зникає поступово, ніби туман розсіюється, і чутливість повертається хвилями – спочатку поколювання, потім повний контроль. Пацієнти радяться уникати керування авто протягом кількох годин, пити рідину і стежити за зоною ін’єкції на предмет почервоніння. У випадках регіонарного наркозу відновлення може зайняти день, з рекомендаціями рухатися обережно, щоб уникнути падінь.
Емоційно, багато хто відчуває полегшення, ніби з плечей знятий тягар, і це мотивує ділитися досвідом з друзями, роблячи медичні процедури менш містичними. У 2025 році аптеки пропонують спеціальні гелі для прискорення відновлення, додаючи практичний шар до післяопераційного догляду.
Майбутнє місцевого наркозу: інновації на горизонті
З розвитком технологій, як генна інженерія, анестетики стають “розумними” – вони активуються тільки в зоні болю, мінімізуючи системні ефекти. Уявіть препарати, що реагують на голосові команди чи датчики, регулюючи дозу в реальному часі. Це не фантастика – дослідження показують прототипи, що обіцяють революцію, роблячи місцеве знеболення ще точнішим і безпечнішим.
Такий прогрес не просто технічний – він повертає контроль пацієнтам, дозволяючи їм бути активними учасниками свого здоров’я, ніби партнерами в медичному танці.